日本整形外科学会症例
レジストリー(JOANR)について
- 臨床研究に関する情報公開について(オプトアウト)
-
通常、臨床研究を実施する際には、文書もしくは口頭で説明・同意を行い実施します。
臨床研究のうち、患者さんへの侵襲や介入もなく診療情報等の情報のみを用いた研究や、余った検体のみを用いるような研究については、
国が定めた指針に基づき対象患者さんから直接同意を取得する代わりに、研究の目的を含めて情報を公開し、更に拒否の機会を保証する方法があり、
このような手法を「オプトアウト」と言います。オプトアウトを用いた臨床研究は、下記のとおりです。なお、研究への協力を希望されない場合は、
概要に記載されている担当者までお知らせください。研究不参加を申し出られた場合でも、何ら不利益を受けることはありません。
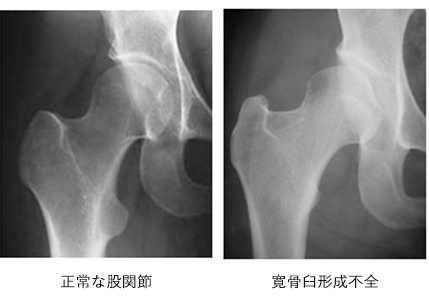
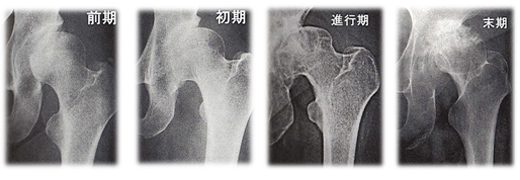
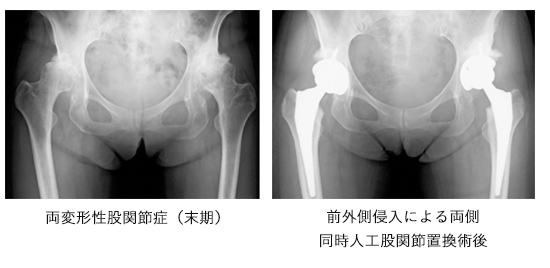
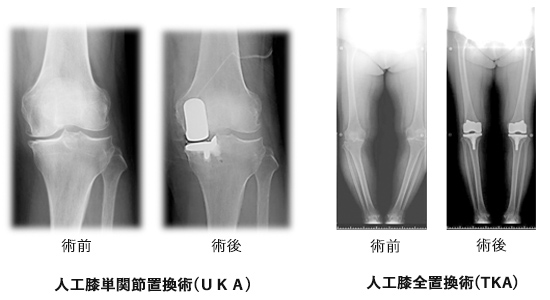
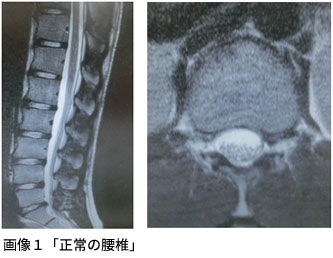
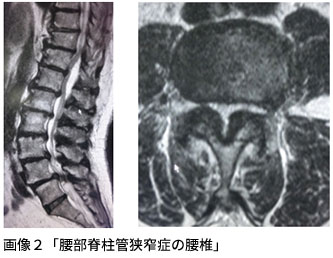
■整形外科(研究名と概要)
※ 個人情報の取り扱いについてへこちらをご覧ください。